di: Domenico Marino
EyesReg, Vol. 10, N. 5, Settembre 2020
L’Italia è stato tra i primi paesi colpito in ordine di tempo dalla pandemia da Covid-19 e ha, quindi, dovuto confrontarsi con un nemico di cui si conosceva ancora veramente poco. Il contrasto al Covid-19 con la strategia del lockdown molto rigido è stato sicuramente vincente, tuttavia la prima fase dell’epidemia ha causato un numero di morti molto elevato soprattutto in Lombardia.
L’analisi della mortalità da Covid-19 in Italia, soprattutto nella prima fase della pandemia, è un esercizio estremamente utile per mettere in evidenza i differenziali di risposta del sistema sanitario e in ultima analisi a misurare il grado di risposta delle sanità regionali ad un evento nuovo e inatteso come una pandemia. La seguente tabella (Marino e Musolino, 2020) mette in evidenza molto bene i differenziali di mortalità fra le regioni italiane.
Tabella 1: Tassi di mortalità ufficiale da Covid-19 per regione e macro-regione
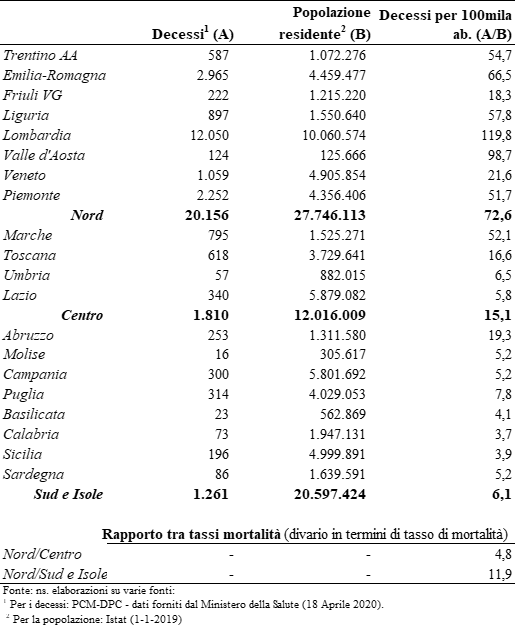
Il dato di mortalità al 18 aprile 2020 della Lombardia di 119 decessi per 100.000 abitanti mette in evidenza in maniera incontrovertibile quello che probabilmente potrebbe passare alla storia come il Caso Lombardia.
Nancy Binkin, Federica Michieletto, Stefania Salmaso, Francesca Russo in un articolo apparso su scienzainrete.it (2020) individuano in maniera chiara gli errori dal punto di vista dell’organizzazione sanitaria in Lombardia: “l’organizzazione del sistema sanitario e la solidità dell’infrastruttura sanitaria pubblica sembrano aver avuto un ruolo importante nelle differenze di esiti finora osservate tra Lombardia e Veneto. Come affermato dai medici di uno degli ospedali più colpiti in Lombardia: “i sistemi sanitari occidentali sono stati costruiti intorno al concetto di assistenza centrata sul paziente, ma un’epidemia richiede un cambiamento di prospettiva verso un concetto di assistenza centrata sulla comunità”.
Il Covid-19 ha, quindi, messo a nudo tutta la debolezza di un sistema che dietro un apparente aura di efficienza, nascondeva i limiti di un modello organizzativo che non aveva il paziente come riferimento finale. In un passato recente, l’on. Giancarlo Giorgetti, esponente di spicco della Lega Nord, menava vanto di aver riformato il sistema sanitario lombardo eliminando l’inutile orpello costituito dai medici di base (1). Si era in effetti costruito un sistema ospedalicentrico misto pubblico-privato, che inseguiva i DRG più sostanziosi e che drenava risorse, attraverso la mobilità sanitaria, daaltre regioni. La sanità privata, infatti, non aveva, ovviamente i pronto soccorso e le terapie intensive che erano meno remunerative e che pertanto venivano lasciate alla sanità pubblica. Nel contempo, la sanità territoriale veniva penalizzata e ridotta al lumicino, lasciando ai pronto soccorso degli ospedali (pubblici) il compito di diventare il trait d’union fra il paziente e il sistema sanitario. È questo il peccato originale a cui si sono poi aggiunti numerosi altri errori nella gestione. La pandemia è stata la Caporetto di questo sistema, perché una gestione corretta dell’epidemia impone di utilizzare prevalentemente la sanità territoriale per tracciare i contagi e per tenere il più possibile lontano dagli ospedali i pazienti contagiosi. L’esatto contrario di quanto successo in Lombardia, dove gli ospedali, in assenza di una sanità territoriale, sono diventati i primi punti di accesso alle cure dei contagiati e dei malati e di conseguenza i primi propagatori dell’epidemia.
L’incapacità di individuare le catene di contagio sul territorio ha portato fuori controllo l’epidemia e ha determinato una pressione ancora maggiore sulle strutture sanitarie. La chiusura e riapertura del Pronto soccorso dell’ospedale di Alzano e la mancata dichiarazione della zona Rossa in provincia di Bergamo, con la quasi contemporanea partita di Champions fra Atalanta e Siviglia, sono stati i detonatori dell’epidemia. Il tentativo successivo di liberare gli ospedali dirottando i malati meno gravi alle RSA ha chiuso il cerchio degli errori, perché il Covid-19 oltre che dagli ospedali doveva essere tenuto lontano da quelle potenziali bombe biologiche costituite dalle RSA, dove un numero estremamente grande di persone fragili si trova a convivere in condizioni in cui è molto difficile, se non impossibile, rispettare il distanziamento sociale. E ogni casa di riposo conquistata dal virus si trasformava in uno straordinario strumento di propagazione del contagio, non solo all’interno, ma anche all’esterno. E mentre in altre regioni ogni caso di contagio in strutture simili veniva gestito con straordinaria energia, svuotando le strutture, separando i positivi dai negativi e arrivando, anche nel caso della Calabria, a decretare la zona rossa per l’intero comune che ospitava le case di riposo, in Lombardia si continuava a far funzionare le RSA come se nulla fosse. Senza tracciamento e senza il filtro della sanità territoriale, il sistema è poi rapidamente collassato e non ha di fatto potuto assistere i contagiati se non quando arrivavano in fin di vita in ospedale.
Non venivano fatti i tamponi, e nel mese di maggio, con l’epidemia in fase calante, la Lombardia aveva un numero di tamponi per contagiato pari a 4,2 (ma era stato inferiore a tre fino a metà aprile), mentre la Calabria aveva un numero di tamponi per contagiato pari 25,6 e il Veneto pari a 16,6. E questo differenziale nel numero di tamponi è correlato in maniera inversa alla letalità misurata in quel periodo (7,05 in Vento, 7,16 in Calabria, 18,44 in Lombardia (dati aggiornati del 24 aprile 2020). La lezione che i numeri e le considerazioni ci danno è che una corretta strategia di gestione dell’epidemia, soprattutto nella situazione attuale in cui rischiamo di avere una seconda ondata epidemica è quella di fare tantissimi tamponi, di territorializzare la gestione dei contagi e di proteggere le situazioni di fragilità presenti sul territorio. Ossia sviluppare una vera sanità di comunità molto radicata sul territorio.
I dati sullo stato della sanità territoriale a livello regionale possono quindi diventare una chiave di lettura molto interessante per comprendere meglio le cause che hanno portato al Caso Lombardia.
Per fare questo è opportuno analizzare con i dati del Ministero della Salute la struttura e l’efficienza delle diverse sanità territoriali regionali.
Tabella 2: Indicatori sanità territoriale per regione

Fonte: Ns. Elaborazioni su dati Ministero della Salute
I dati sulla struttura della sanità territoriale vanno incrociati, per una corretta analisi, con i dati dell’efficacia della risposta al Covid-19 delle diverse sanità regionali. La tabella 3 mette in evidenza degli indicatori di risposta dei diversi sistemi sanitari regionali al Covid 19.
Tabella 3: Indicatori di risposta regionale al Covid 19

Fonte: Ns. Elaborazioni su dati Protezione Civile e Min. della Sanità.
N.B. I dati del contagio sono aggiornati al 22 settembre 2020
Per poter confrontare e interpretare correttamente, anche attraverso una rappresentazione grafica, i dati, standardizziamo i diversi indicatori e normalizzandoli nell’ intervallo 1-100 (100= valore max):
Tabella 4: Indicatori standardizzati e normalizzati (100 valore max)

Fonte: Ns. Elaborazioni su dati Protezione Civile e Min. della Sanità.
N.B. I dati del contagio sono aggiornati al 22 settembre 2020
Riportiamo, per meglio far comprendere i differenziali, i dati su 5 regioni che permettono di evidenziare graficamente le differenze:
Figura 1: Differenze fra regioni degli indicatori di risposta della sanità regionale

Fonte: Ns. Elaborazioni su dati Protezione Civile e Min. della Sanità.
N.B. I dati del contagio sono aggiornati al 22 settembre 2020
Come si può facilmente evincere dal grafico, dove la sanità territoriale è più debole maggiori sono i contagi e maggiore è la letalità. L’altra variabile rilevante, ma pur sempre legata alla sanità territoriale. è la capacità di tracciamento data dal numero di tamponi per contagiato.
Per una migliore interpretazione dei dati utilizziamo una Cluster Analysis al fine di individuare i diversi profili di intervento nei confronti del Covid-19 delle regioni. Pur con tutti i limiti della Cluster Analysis che, ovviamente, considera solo similarità di natura strettamente matematica, tuttavia il risultato che viene fuori in questo caso appare molto in linea con le considerazioni fatte in precedenza.
L’analisi viene fatta basandosi sugli indicatori della tabella 4. Il numero di cluster estratto è 5.
La qualità dell’elaborazione viene espressa dal seguente grafico:
Figura 2: Qualità del Cluster

Come si vede la misura di coesione e di separazione hanno un valore che si colloca nell’area definita buona. I baricentri rispetto ai quali sono calcolati i cluster sono espressi nella tabella 5.
Tabella 5: Valori dei baricentri dei cluster

Fonte: Ns. Elaborazioni su dati Protezione Civile e Min. della Sanità.
N.B. I dati del contagio sono aggiornati al 22 settembre 2020

Fonte: Ns. elaborazioni
Come si può evincere il primo gruppo di cluster è costituito dalle regioni che sono state colpite più pesantemente e che hanno riscontrato le maggiori criticità nella gestione dell’epidemia e dentro il quale troviamo: Valle D`Aosta, Prov. Auton. Trento, Piemonte, Marche, Lombardia, Liguria, Emilia Romagna. Sono le regioni che hanno una maggiore debolezza della sanità territoriale, e che hanno denotato una efficacia non ottimale nella gestione dell’epidemia. Nel secondo cluster troviamo: Veneto, Prov. Auton. Bolzano, Friuli-Venezia Giulia. Sono le regioni che sono state colpite pesantemente dall’epidemia, ma che sono riuscite a dare una risposta più efficace all’emergenza. Nel terzo Cluster troviamo invece: Toscana, Puglia, Molise, Lazio, Abruzzo. Sono le regioni che sono state colpite meno pesantemente e che hanno mostrato una sufficientemente efficace risposta all’epidemia.
Nel quarto Cluster poi troviamo la Basilicata e la Sardegna, regioni meno colpite dall’epidemia e che hanno mostrato una gestione ottimale dell’epidemia. Nel quinto cluster troviamo: Calabria, Umbria, Sicilia, Campania che sono le regioni meno colpite e che hanno mostrato una buona tenuta della sanità regionale.
Se analizziamo i valori dei baricentri dei cluster scopriamo che la discriminante fra il primo e il secondo cluster, e quindi l’efficacia della risposta all’epidemia di regioni con una sanità territoriale debole, è data dal numero di tamponi fatto per contagiato. Il terzo cluster presenta valori intermedi sia di struttura della sanità territoriale, sia di risposta efficace alla pandemia. Il quarto e il quinto cluster si differenziano di poco quanto a risposta e quanto a struttura della sanità regionale. La differenza sostanziale fra i due cluster può essere individuata nella peculiarità territoriale costituita da due regioni con bassa densità e bassa accessibilità territoriale.
Tabella 6: Confronto fra il valore medio del baricentro del cluster e i valori degli indicatori della Lombardia

Come si può evincere i valori degli indicatori divergono abbastanza dal valore del Baricentro del Cluster, con valori significativamente più bassi per la sanità territoriale e indicatori di risposta all’epidemia, che si caratterizzano per essere i peggiori in valore tra tutte le regioni italiane.
Conclusioni
Il dato che emerge da queste analisi è che vi è stata una risposta molto differente alla pandemia da parte delle singole regioni, e che una parte di questa diversità di risposta può essere attribuita al diverso peso della sanità territoriale. Si evidenzia, poi, in maniera forte il Caso Lombardia che è sostanzialmente dovuto a tre concause. La prima, esogena, che si individua nel fatto di essere stata la prima regione ad essere pesantemente colpita dall’epidemia. Ad essa si associano la debolezza del sistema di sanità territoriale, ed una serie di errori nella gestione dell’epidemia che hanno causato il più alto numero in Italia di contagiati per abitante, di morti per abitanti, e il più alto tasso di letalità riscontrato in Italia e forse anche in assoluto nel mondo.
Alla luce di queste evidenze appare, quindi, necessario superare il modello della sanità regionale che si è dimostrato incapace di gestire efficacemente l’emergenza, per tornare ad un vero Sistema Sanitario Nazionale gestito a livello nazionale.
Occorre ripensare il modello del regionalismo italiano e soprattutto correggere alcune anomalie nate dalla riforma del Titolo V della Costituzione. Di fronte ad una epidemia è evidente che è difficile avere una strategia di contrasto unica, che è pur necessaria, se 20 regioni possono decidere in maniera difforme, ma a ben pensare anche in condizioni di normalità una sanità regionale non fa che amplificare le disparità regionali, alimentando una competizione sulle risorse fra le diverse regioni il cui effetto è la mobilità sanitaria. La necessità, quindi, di tornare ad una sanità nazionale appare quindi la lezione che dovremmo imparare da questa pandemia.
Domenico Marino, Università Mediterranea di Reggio Calabria
Riferimenti bibliografici
Binkin N., Michieletto F., Salmaso S., Russo F., Lombardia e Veneto: due approcci a confronto, scienzainrete.it, 2020.
Bucci E., Leuzzi L., Marinari E., Parisi G., Ricci Tersenghi F., Verso una stima di morti dirette e indirette per Covid, scienzainrete.it, 2020.
Istat, Impatto dell’epidemia Covid-19 sulla mortalità totale della popolazione residente primo semestre 2020, 4 maggio 2020 (https://www.istat.it/it/files//2020/05/Rapporto_Istat_ISS.pdf)
Marino D., Miceli A., Quattrone G., Artificial Intelligence and Changing Paradigm in Healthcare, Economy, Business and Uncertainty, Palgrave Macmillan Springer Nature, 2019, ISBN: 978-3-030-00677-8.
Marino D., Musolino D., Differenze regionali nella mortalità da Covid-19: il caso Lombardia nel contesto nazionale e internazionale, Economia e Politica, n. 19, 2020, ISSN 2281-5260.
Marino D., Quattrone G., Proposal for a new index to evaluate hospital resource allocation, “European research on management and business economics“, n. 25, 2019, pp. 23-29, ISSN: 2444-8834.
Marino D., Quattrone G., Tebala, D., Italia a due velocità anche quando si muore, Lavoce.info, 2017.
Musolino D., Rizzi P., Covid-19 e territorio: un’analisi a scala provinciale, EyesReg, Vol.10, N.3, Maggio 2020, ISSN:2239-3110.
Note

